Paciente masculino de 17 años. Sin antecedentes de relevancia. Consultó por dolor precordial, fiebre, tos seca y odinofagia de 20 días de evolución. Había sido valorado en forma ambulatoria y completó dos esquemas de tratamiento antibiótico por otitis media y faringitis. Por persistencia de sintomatología consultó al servicio de cardiología.
Al examen físico se constató, tensión arterial: 120/70 mmhg Frecuencia cardíaca 85 lpm, saturación 99% (0.21), temperatura: 38°C. Presentaba dolor precordial que mejoraba con la posición sentada o inclinado hacia adelante (Maniobra de plegaria mahometana). Sin evidencia de soplo cardíaco. Buena mecánica ventilatoria con leve hipoventilación bibasal.
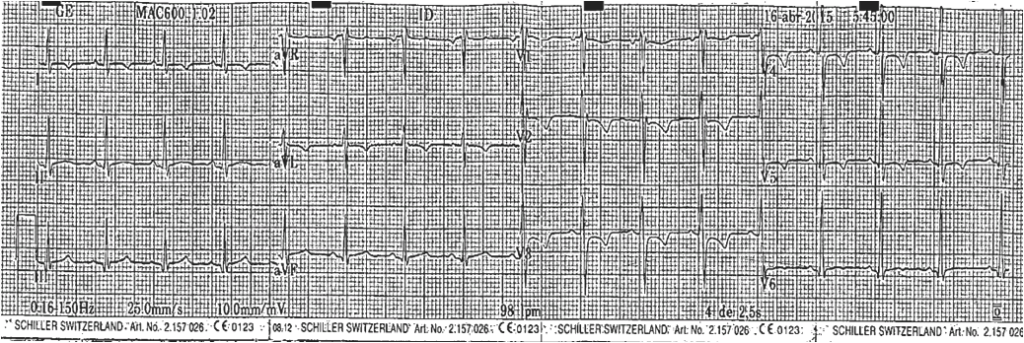
Se le realizó electrocardiograma que evidenció ritmo sinusal, Fc 100 lpm, onda P con signos de sobrecarga de AI, intervalo pr: 120 mseg, qrs: 100 mseg, eje 45º, BIRD, ondas T negativas de bajo voltaje en DI y aVL, V2 a V5, QTc 390 mseg. (Figura 1)
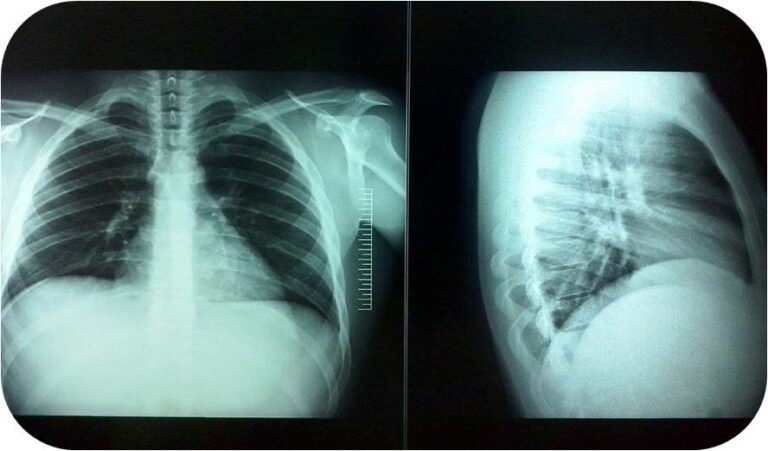
La radiografía de tórax: mostró un índice cardiotorácico aumentado. Sin evidencia de consolidación (Figura 2)
Laboratorio: Hematocrito: 40, 9 %, leucocitos: 19.500 ml/mm3, glucemia: 92 mg dl, urea: 26 mg/dl, creatinina: 1 mg /dl, CPK: 37 UI/L MB: 12 UI/L Troponina T < 50 ng/L , Eritrosedimentación (VSG): 80 mm ( VN: 0-15), PCR: 265 ( VN: 2-5), LDH: 236, Bilirrubina T: 0.5 Bilirrubina D: 0.26 GOT: 15 GPT: 14 FAL: 94, Plaquetas: 430.000 ml/mm3, Na: 140 mEq/L K: 4.5mEq/L Cl: 96 mEq/L. Evidenciándose leucocitosis con VSG y PCR aumentada. Se le realizó un ecocardiograma doppler donde se observó derrame pericárdico leve sin compromiso hemodinámico. Ventrículo izquierdo (VI) de diámetro y función conservada, sin trastornos de la motilidad. Sin valvulopatías significativas, cavidades derechas conservadas. (Imagen Video 1 – 2) Se decidió su internación para control evolutivo y estudios complementarios.
Video 1
Video 2
Se tomaron hemocultivos (negativos), urocultivo (negativo) y serologías virales: IGG e IGM positiva para Clamydia pneumoniae e IGG positiva e IGM en valor de corte para Mycoplasma. Monotest negativo, VDRL (negativo) y HIV (negativo), IGM CMV (negativo), FR 15.9 (0-14), perfil FAN (negativo), anti DNA (negativo), C3 y C4 normal.
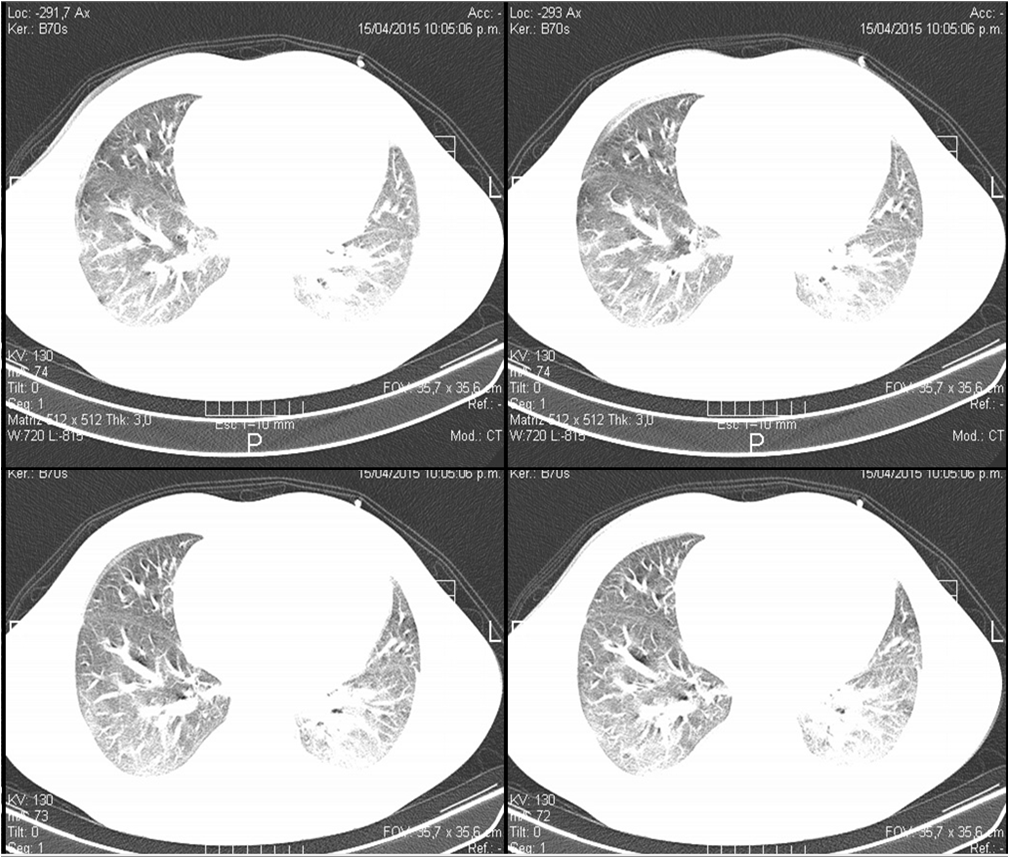
El paciente intercurre con dolor en hipocondrio derecho. Ecocgrafía abdominal: líquido laminar perihepático, periesplénico y en espacio de Morrison. TAC de tórax y abdomen con contraste oral y endovenoso. Se observó derrame pericárdico leve, derrame pleural bilateral sin evidencia de consolidación. Escaso líquido perihepático, hígado de tamaño conservado. No se observaron imágenes en rango adenomegálico. (Figura 3)
FIGURA 3: TAC DE TORAX: derrame pericárdico leve, derrame pleural bilateral, sin evidencia de consolidación.
Con sospecha diagnóstica de pericarditis aguda se indicó tratamiento con Ibuprofeno 600 mg c/ 8 hs, Colchicina 0.5 mg cada 12hs, omeprazol 20 mg/ día y claritromicina a completar 10 días. Evolucionó con mejoría sintomática, afebril, otorgándose el alta sanatorial con pautas de alarma y restricción de actividad física deportiva.
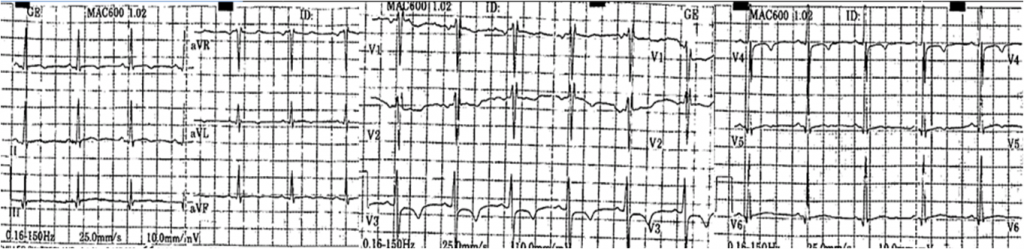
A los 15 días, consultó nuevamente por dolor precordial opresivo, dolor en hombro izquierdo, otalgia izquierda y fiebre. El paciente refirió que suspendió la colchicina por intolerancia gástrica (náuseas y deposiciones líquidas) y también había suspendido el ibuprofeno. Electrocardiograma: ritmo sinusal, Fc: 100 lpm, BIRD Ondas T negativas DI-AVL y V2-V4. (Figura 4).
El ecocardiograma mostró derrame pericárdico leve a moderado, sin compromiso hemodinámico, FSVI y VD conservadas. Análisis de sangre: leucocitos: 8.400 ml/m3, VSG 70, CPK 71 CPK MB 19 Troponina T <50. Se decidió su internación y se reinstauró el tratamiento con colchicina e ibuprofeno, evaluando tolerancia con reducción de dosis de colchicina. Se realizó RNM cardíaca que mostró presencia de realce tardío y engrosamiento pericárdico sin compromiso miocárdico. Movimiento septal respiratorio compatible con etapa inicial de restricción pericárdica. (Imagen video 3-4)
Video 3
Video 5
Video 4
Video 6
El paciente presentó nuevamente intenso malestar digestivo con náuseas y diarrea. Habiéndose descartado otras causas de intolerancia digestiva y ante los hallazgos de la RNM se decidió rotar la colchicina por corticoides (meprednisona 20 mg dia) asociado a AINES y protector gástrico. El ecocardiograma control presentaba derrame pericárdico leve. Se otorgó el alta sanatorial tras su buena evolución.
A los 5 meses presentó recurrencia sintomática con nuevo episodio de dolor precordial, registros subfebriles y odinofagia. En forma ambulatoria había realizado el descenso paulatino del tratamiento con corticoides hasta su suspensión. ECG: ritmo sinusal. Leve supradesnivel del ST con concavidad superior en DI-AVL con ondas T positivas de V1-V6 (Figura 5).
Con sospecha de mecanismo inmunomediado en fisiopatogenia de pericarditis recurrente, se inició nuevamente tratamiento con meprednisona 20 mg/dia, ibuprofeno 600 mg cada 8 h y protector gástrico. Laboratorio sin elevación de marcadores enzimáticos. Serologías para Coxaquie, Echo virus, Ebstein Bar (negativas). Ecocardiograma: sin derrame pericárdico, con FSVI y FSVD conservada.
Se planteó evaluar con equipo interdisciplinario inicio de Azatioprina, sin embargo su médico de cabecera decidió reevaluar la indicación de colchicina. Presentó dos episodios posteriores de dolor precordial leve sin frote pericárdico, ecodoppler sin derrame pericárdico y troponina negativa por lo cual continuó tratamiento con corticoides y posteriormente continuó recibiendo colchicina 1 mg día. El paciente presentó buena evolución posterior pudiendo retomar a sus actividades habituales.
REVISIÓN
La pericarditis aguda es la enfermedad más común del pericardio en la práctica clínica.
Las recurrencias afectan al 30% de los pacientes dentro de los 18 meses posteriores a un primer episodio de pericarditis aguda, especialmente si no ha sido tratada con colchicina. Generalmente autolimitada, la pericarditis puede estar cargada de un riesgo elevado de complicaciones agudas y de recurrencias, por lo cual es fundamental el diagnóstico oportuno y un tratamiento adecuado.
La causa de pericarditis recurrente se presume que se debería a un fenómeno inmunomediado el cual puede estar relacionado con un tratamiento incompleto de la enfermedad. Esta presunción es respaldada por la evidencia de anticuerpos no organoespecíficos y la buena respuesta a la terapia con corticoides.
El término pericarditis recurrente hace referencia a un nuevo episodio de pericarditis aguda luego de un intervalo sin síntomas de 4-6 semanas desde el episodio previo.
TRATAMIENTO
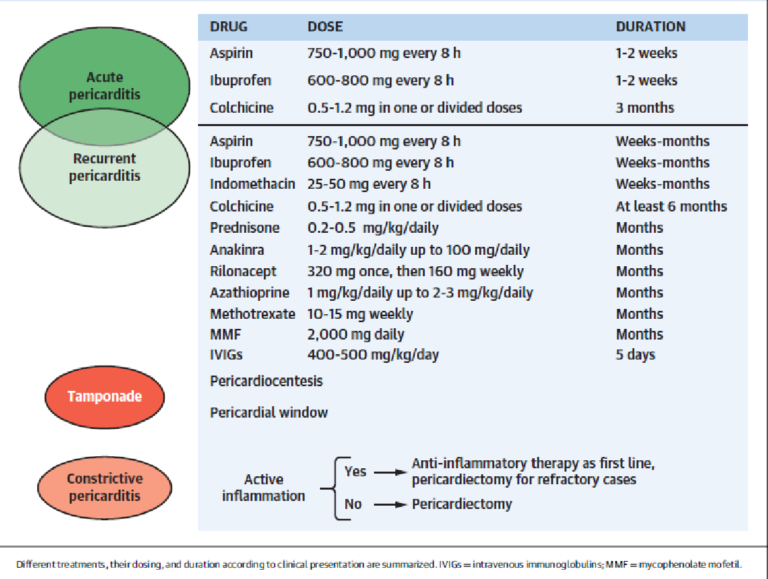
En ausencia de contraindicaciones o indicaciones específicas, la colchicina debe considerarse como tratamiento de primera línea asociado a AINEs en la pericarditis aguda y recurrente (Clase I Evidencia A). En pericarditis recurrente se recomiendan dosis de 0,5 mg cada 12 hs y 0,5 mg/día si el peso corporal es <70 kg o existe intolerancia a dosis mayores, por al menos 6 meses. El evento adverso más común es la intolerancia gastrointestinal.
La mayor evidencia a favor de su indicación en pericarditis aguda y recurrente, proviene de una serie de ensayos clínicos abiertos en los que el uso de colchicina disminuyó a la mitad la tasa de recurrencia. Entre ellos los estudios COPE (COlchicine for PEricarditis) y CORE (COlchicine for REcurrent Pericarditis). Ambos estudios además evaluaron que una reducción de la dosis a 0.5 mg día, podría ser igualmente eficaz pero con menor tasa de efectos adversos. Asimismo, el estudio CORP-2, concluyó que la colchicina añadida al tratamiento antiinflamatorio convencional redujo significativamente la tasa de recurrencias posteriores de pericarditis en pacientes con múltiples recurrencias.
Corticoides a dosis bajas (Prednisona 0.2 a 0.5 mg /kg/día): Se recomienda reservar su uso para los casos de pericarditis recurrentes, siempre asociado a AINES, luego de descartar infecciones. Las normativas actuales sugieren dosis dosis bajas y además recomiendan que sea la primer droga en suspenderse y en forma paulatina. En general se asocian con una alta tasa de éxito del tratamiento, aunque un significativo número de pacientes se vuelve dependiente de corticosteroides.
Bloqueador de IL-1: El bloqueo de IL-1 con Anakinra es beneficioso para el tratamiento de la pericarditis idiopática recurrente, como lo muestran varias series de casos y el estudio AIRTRIP controlado aleatorio, especialmente en casos resistentes a la colchicina y dependiente de corticosteroides. Su rápido efecto permite una suspensión temprana de corticosteroides. Las desventajas incluyen una terapia prolongada y su elevado costo.
Inmunosupresores: Se ha propuesto el uso de azatioprina en pacientes que presentan recurrencia y no responden adecuadamente al tratamiento convencional (incluidos los corticoides). Las drogas tales como IVIG, anakinra y azatioprina pueden considerarse en casos de pericarditis recurrente, corticoide-dependiente, no respondedores a colchicina después de una cuidadosa evaluación de los riesgos y beneficios. Su indicación requiere una evaluación interdisciplinaria que incluya inmunólogos y / o los reumatólogos.
La pericardiectomía debe considerarse como última opción para casos refractarios a toda terapia médica con probada eficacia y debe realizarse solo en centros de atención de tercer nivel.
CONCLUSIÓN
La pericarditis aguda puede evolucionar con complicaciones y recurrencias, por lo que es fundamental el diagnóstico oportuno y un tratamiento adecuado. Un subgrupo de pacientes con pericarditis idiopática pueden presentar recurrencias a pesar de los múltiples esquemas terapéuticos, convirtiéndose en corticodependientes. En ellos las terapias dirigidas con bloqueadores de IL-1 u otros inmunomoduladores representan terapias prometedoras, sin embargo aún falta suficiente evidencia científica que la sustente.
Bibliografía
- Management of Acute and Recurrent Pericarditis, JACC State-of-the-Art Review, Chiabrando et al. 2020
- Consenso Enfermedades del Pericardio, Sociedad Argentina de Cardiología. 2017
- ESC Guidelines for the diagnosis and management of pericardial diseases. 2015
Autor: Dra. Sandra Isabel Díaz para SAC Joven