Divaka Perera. et al., for the REVIVED-BCIS2 Investigators. N Engl J Med 2022; 387:1351-1360DOI: 10.1056/NEJMoa2206606
Se desconoce si la revascularización mediante intervención coronaria percutánea (ICP) puede mejorar la supervivencia sin complicaciones y la función ventricular izquierda en pacientes con disfunción sistólica isquémica izquierda grave, en comparación con el tratamiento médico óptimo (TMO, tratamiento farmacológico y con dispositivos Implantables) solo.
Se incluyeron pacientes con una FEVI ≤ 35%, con enfermedad coronaria extensa susceptibles de (ICP), sobre los que se hubiese demostrado viabilidad. Fueron aleatorizados 1:1 a TMO frente a TMO + ICP. El objetivo primario fue combinado incluyendo muerte por cualquier causa u hospitalización por insuficiencia cardiaca (IC) con un periodo mínimo de seguimiento de 24 meses.
Se evaluaron 700 pacientes, con una mediana de seguimiento de 41 meses, el objetivo primario ocurrió en 129 pacientes (37,2%) en el grupo de ICP y en 134 pacientes (38,0%) en el grupo de TMO (razón de riesgo 0,99; IC del 95%: 0,78 a 1,27; p = 0,96). Tampoco observaron diferencias en la variación de la función ventricular a los 6 meses (diferencia de medias, -1,6 puntos de porcentaje; intervalo de confianza del 95%: −3,7 a 0,5) ni a los 12 meses (diferencia de medias, 0,9 porcentaje de puntos intervalo de confianza del 95%: −1,7 a 3,4). Tras realizar una escala de calidad de vida se observó una mejoría de esta a los 6 y 12 meses en el grupo de ICP que se atenuaba a los 24 meses.
Los autores concluyen que, en los pacientes con disfunción ventricular grave de etiología isquémica, la revascularización percutánea no aporta beneficios en el pronóstico vital o la hospitalización por IC cuando se compara con el TMO.
Comentarios
- La evaluación de “viabilidad” en pacientes con disfunción ventricular de etiología isquémica debe ser tenido en cuenta. Al igual que el STICH, no han conseguido demostrar que la ICP guiada por la viabilidad consiga mejorar el remodelado cardiaco y la supervivencia de los pacientes. El miocardio hibernado y miocardio viable merecen ser utilizados con cuidado y no dirigir las intervenciones en función de estos. Sin embargo, en la mayoría de los pacientes del REVIVED-BCIS2 se utilizó la RM como prueba diagnóstica (71%), pero utilizando unos criterios demasiado laxos. La “viabilidad” se definió como un realce <25%, pero en aquellos pacientes con realces entre el 25-50% quedó a discreción de los centros, pudiendo utilizar otra prueba de imagen, que incluía la reserva contráctil con dosis bajas de dobutamina, para incluirlos.
- La viabilidad no se benefició de la revascularización sobre el tratamiento médico en estos pacientes (p de interacción 0.43), ni sobre la tasa de eventos cardiovasculares en el seguimiento (HR 0.98 IC95% 0.93-1.04).
- El estudio encontró relación entre el monto de cicatriz necrótica (evaluada por RM) y la recuperación de la función ventricular. De la misma forma, el monto total de la cicatriz se asoció a la ocurrencia de eventos clínicos duros en el seguimiento. Sin embargo, este parámetro no encontró relación con el beneficio de la angioplastia.
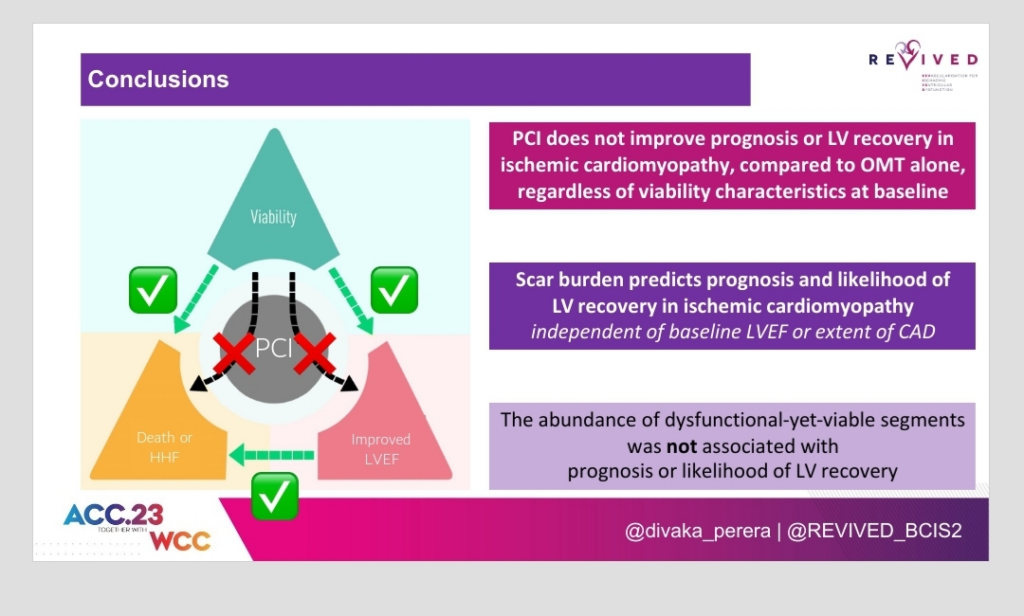
Pareciera que los resultados del REVIVED hace que cambiemos la forma en que usamos las pruebas de viabilidad, no debe enfocarse en segmentos disfuncionales con la perspectiva de recuperación, y no debemos vincular la recuperación como el único mecanismo de beneficio, sino que en esas mismas pruebas de viabilidad que hacemos se incorpora información realmente útil: cicatriz y miocardio no viable. Si esto se puede usar para estratificar mejor a los pacientes tendrá que probarse en ensayos futuros.
Comentario:






