Bozkurt B, et al. Cardiac Rehabilitation in Patients with Heart Failure. JACC 2021;77(11):1454-1469
El término “insuficiencia cardíaca” (IC) designa un conjunto amplio y heterogéneo de patologías que convergen en la afección estructural y/o funcional del miocardio, con grados variables de disminución en el rendimiento de su función eyectiva o de llenado. Independientemente de la etiología, las manifestaciones clínicas son similares y los síntomas cardinales son la disnea o fatiga que limitan los esfuerzos, incluso pudiendo presentarse en reposo. Por este motivo, la actividad física fue considerada históricamente como una contraindicación para este grupo de pacientes. Sin embargo, con el paso del tiempo y la evidencia obtenida a partir de múltiples ensayos clínicos, nuestra comprensión actual de qué es la insuficiencia cardíaca ha cambiado, así como el impacto del ejercicio físico y la modificación de los factores de riesgo cardiovascular (FRCV) de quienes la padecen.
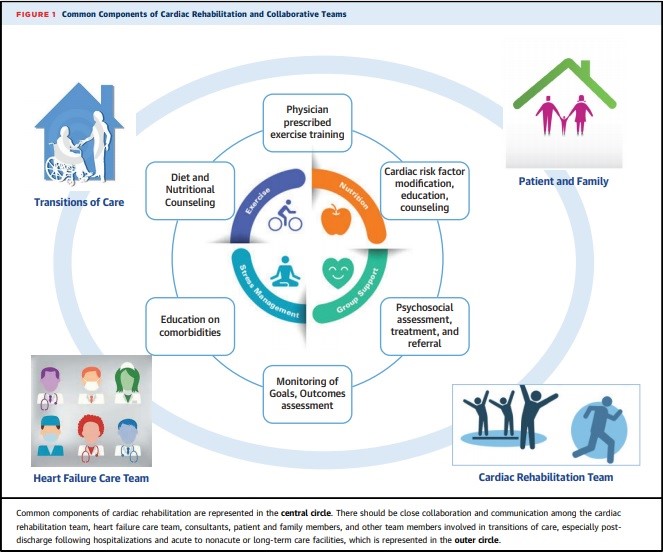
Si bien este grupo de pacientes presentan un riesgo aumentado de mortalidad y hospitalizaciones, este no parece aumentar con la práctica sostenida de actividad física. Por el contrario, parecen ser peores los efectos deletéreos del sedentarismo, la inmovilización y el reposo prolongado. Si entendemos al ejercicio físico como parte del tratamiento, comprendemos que el mismo debe ser individualizado, dosificado, y en las etapas vulnerables de los pacientes, supervisado. Con este objetivo se han desarrollado los programas de Rehabilitación Cardiovascular (RHCV) ofreciendo un abordaje integral para la modificación de los FRCV, la implementación de ejercicio supervisado, la atención de aspectos psicosociales, y la educación acerca de los potenciales desenlaces.
Programas de RHCV y evidencia del impacto en IC
Se trata de una intervención multidisciplinaria en la cual participan diversos profesionales con el objeto de asesorar al paciente acerca de su patología, el tratamiento y la importancia de la correcta toma de medicación, recomendaciones nutricionales y del estilo de vida, cese tabáquico, así como brindar herramientas para el manejo de situaciones de estrés y otros factores que pudieran amenazar la adherencia. Con este propósito, y contemplando la heterogeneidad de los distintos centros de asistencia, se recomienda que los programas de RHCV se lleven a cabo mediante un grupo de profesionales que incluya un director médico, enfermeros, especialistas en actividad física, (kinesiólogos/fisiatras, profesores de educación física), psicólogos, nutricionistas, y como pieza central: el paciente y su familia.
Cabe destacar que en muchos pacientes con enfermedad cardiovascular, la modificación por si sola de uno o más FRCV se asocia con efectos beneficiosos en términos de mortalidad cardiovascular y hospitalizaciones, haciendo énfasis en la importancia de los programas de RHCV como un abordaje integral, y no exclusivamente la implementación de la actividad física.
El HF-ACTION (Heart Failure: A Controlled Trial Investigating Outcomes of Exercise Training), el mayor ensayo clínico de ejercicio en pacientes con IC con FEY reducida, demostró que la actividad física aeróbica regular fue tolerada satisfactoriamente, fue segura, y logró mejorar la calidad de vida y, tras una revisión de ajuste pre-especificado, pareció asociarse con reducción de la mortalidad cardiovascular y/o internaciones por IC. Y este pareció cobrar mayor relevancia estadística en aquellos pacientes que lograron mantener constancia a largo plazo con el programa de RHCV. En efecto, mostró beneficios y seguridad del ejercicio físico.
Un meta-análisis subsecuente publicado en 2019 por Tucker WJ y cols. confirmó la seguridad y eficacia de la actividad física en IC, con innegable mejoría en calidad de vida tanto en pacientes con FE reducida como preservada.
Modalidades de entrenamiento físico
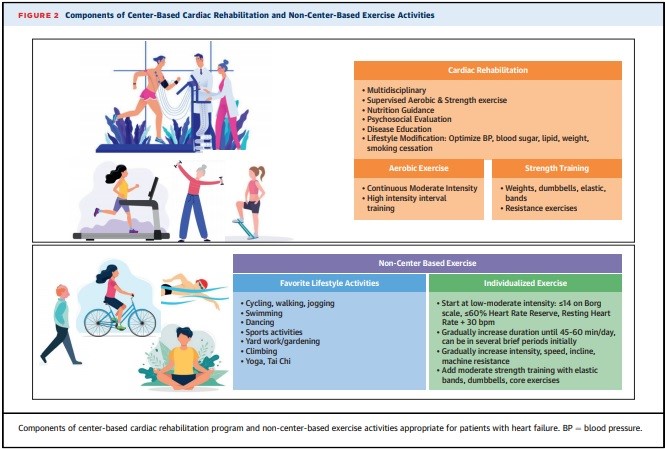
El ejercicio aeróbico (resistencia aeróbica o endurance) es el pilar del entrenamiento físico, e incluye la caminata en cinta, bicicleta, ergometría de tren superior, danza, natación, así como la práctica de otros deportes. Demostró revertir el remodelado ventricular y mejorar los índices de consumo de oxígeno máximo (VO2max) y el control de los FRCV. El entrenamiento moderado continuo (EMC) es la modalidad más estudiada en este campo, con eficacia, seguridad y tolerancia demostradas en paciente con IC.
Los programas que combinan ejercicio aeróbico y de fuerza resistencia muscular (resistance) muestran mejorar notablemente la capacidad de ejercicio submáximo, fuerza muscular y la calidad de vida. Mejoran el VO2max en pacientes con IC, y promueven mayor desarrollo de la masa muscular así como de su potencial. El entrenamiento de la fuerza es central para mejorar las funciones físicas y combatir la limitación funcional en pacientes con IC ya que a los efectos del entrenamiento aeróbico agrega un beneficio extra: revierte los índices de sarcopenia y de pérdida de masa mineral propios de la IC (especialmente en ancianos y mujeres con fragilidad).
El entrenamiento intervalado (EI) y de alta intensidad (“HIIT” – High intensity interval training) son modalidades que alternan períodos cortos de actividad de intensidad moderada (EI) a alta (HIIT) con intervalos de recuperación más prolongados, sin trabajo o a baja carga. Ensayos pequeños sugieren que son una modalidad segura y con beneficios en la reducción del remodelado ventricular y el aumento del VO2max, así como en calidad de vida y capacidad funcional. Su implementación en programas de RHCV hace necesaria la realización de pruebas de esfuerzo con protocolos más exigentes que a su vez, pueden dificultar la adherencia de los pacientes a las rutinas. Los protocolos de entrenamiento continuo suelen tener mejor aceptación por parte de los pacientes por tratarse de ejercicios conocidos, con niveles de exigencia más “amigables”, y similares a los que se desarrollan en la vida diaria.
Sea cual sea la modalidad, los objetivos deberán ser los mismos: aumentar la masa muscular y mejorar su perfil aeróbico. Puede iniciarse actividad a baja o moderada carga, monitoreando la tolerancia de acuerdo a la frecuencia cardíaca (en relación a la basal o a la obtenida en la prueba de esfuerzo), y a las escalas de percepción subjetiva del esfuerzo (Borg y Borg modificada).
El plan de entrenamiento debe ser personalizado según las características del paciente y debe tener en cuenta la Frecuencia, Intensidad y Duración de los ejercicios. De ser posible es importante obtener un Test Cardiopulmonar para conocer el riesgo del paciente, su capacidad aeróbica, y a partir de eso diagramar el programa de entrenamiento. En aquellos que no se pueda obtener un test cardiopulmonar, el entrenamiento se puede diagramar en base a la escala de esfuerzo percibida de Borg. Una opción es utilizar la FC de reserva. De esta manera en pacientes con IC y que recién inician la actividad se puede utilizar un 60% de dicha FC como referencia máxima mientras que en aquellos con poca tolerancia al esfuerzo no deberían pasar el 50%. Estas intensidades se pueden ir aumentando a medida que el paciente mejora su performance física. En aquellos pacientes en tratamiento con beta bloqueantes y que ven afectada su FC máxima por el uso de estas drogas, la intensidad debe basarse en la escala de Borg. En aquellos pacientes que presentan isquemia se debe entrenar 10 latidos por debajo del umbral isquémico. En el EI, se combinan pasadas de actividad física aeróbica con espacios de reposo que pueden variar según la tolerancia del paciente.
Evidencia en distintos escenarios de IC
IC con FEY reducida
Se trata del grupo de pacientes más estudiado. La evidencia actual avala su recomendación basada en la mejoría del estado hemodinámico y de las resistencias vasculares, función músculo-esquelética y endotelial, atenuación del tono simpático y del estado proinflamatorio propio de la IC. En la literatura, la FEY y la regresión del remodelado ventricular no han sido considerados como puntos finales primarios, y sólo han sido reportados como meras observaciones o tendencias, pero un meta-análisis de ensayos randomizados reportó que el entrenamiento aeróbico se asoció con una pequeña pero estadísticamente significativa mejoría en la FEY y los volúmenes ventriculares. No se observaron efectos adversos, y por el contrario, la mayoría de los pacientes mostraron además mejoría de la capacidad funcional sin cambios significativos en la FEY, lo cual demuestra que pueden obtenerse mejorías funcionales sin variaciones en la FEY.
IC con FEY preservada
La evidencia es escasa, pero se han observado mejorías significativas en la capacidad máxima y submáxima, fitness cardiorrespiratorio y calidad de vida en este grupo. Incluso en algunos ensayos parece observarse mejoría de la función diastólica, aunque aún es aventurada dicha conclusión.
IC aguda: luego de la internación
El estudio EJECTION-HF (Exercise Joins Education: Combined Therapy to Improve Outcomes in Newly-Discharged HF) demostró que la adición de la actividad física al tratamiento convencional es factible y segura así como la prescripción de ejercicios domiciliarios en pacientes recientemente hospitalizados, pero no logró reducir las re internaciones.
Se encuentra en curso el estudio REHAB-HF (Rehabilitation Therapy in Older Acute HF Patients), randomizado de implementación de ejercicio físico supervisado en pacientes ancianos internados por IC, cuyo objetivo es demostrar si el entrenamiento de habilidades físicas (equilibrio, movilidad, fuerza y resistencia) mejoran el rendimiento físico y las re hospitalizaciones. Por lo pronto, podemos afirmar que la actividad física luego de una internación por IC aguda es, al menos, segura.
IC avanzada
No se dispone de información suficiente acerca de los pacientes en clase funcional IV o pre-trasplante. En pacientes en clase funcional III, logró mejorar el volumen minuto y reducir los volúmenes ventriculares y la cardiomegalia. Existe evidencia acerca del beneficio en pacientes con asistencia ventricular a largo plazo o post-trasplante cardíaco: el Rehab-VAD (Cardiac Rehabilitation in Patients with Continuous Flow Left Ventricular Assist Devices) demostró que el entrenamiento aeróbico de moderada intensidad es seguro en pacientes con DAV de flujo continuo, mejorando el tiempo de resistencia en pruebas de esfuerzo, la fuerza de miembros inferiores y el VO2máx.
RHCV: No solo actividad física
Para obtener el máximo beneficio y éxito de los programas de RHCV, es fundamental el abordaje y control de los FRCV. Por un lado, pueden contribuir en sí mismos al tratamiento etiológico; por otro lado, pueden estar relacionados con comorbilidades y gatillos o desencadenantes de recaídas.
El asesoramiento en nutrición es fundamental tanto en lo fisiopatológico como en la prevención de descompensaciones. Existen múltiples opciones que permiten individualizar un régimen acorde a las preferencias, hábitos, tolerancia y condiciones preexistentes, y objetivos de cada paciente, contemplando el balance calórico, la ingesta de proteínas, agua y demás nutrientes.
Evitar el sedentarismo y prevenir o reducir los índices de obesidad, así como el cese tabáquico, el control de la TA, colesterol y glucemia, son modificaciones del estilo de vida que permiten reducir la probabilidad de eventos cardiovasculares y de re internaciones por IC.
El abordaje de los aspectos psicosociales vinculados con situaciones de estrés, ansiedad, y depresión, así como del deterioro cognitivo, es fundamental para promover la adherencia, además del enorme impacto que ofrece en términos de calidad de vida y del ánimo de los pacientes. Habitualmente se usan cuestionarios sobre calidad de vida, aunque en nuestro entorno quizás es más apropiado o estamos más familiarizados con la entrevista con un psicólogo/asistente social/trabajador social. La terapia de grupos también es una opción, y en toda sesión de RHCV es importante conversar acerca de los factores que podrían contribuir al abandono para prevenirlo: reconocer la enfermedad, el impacto y beneficio del programa, la importancia del tratamiento, y la autonomía para el cuidado propio y la autovalía.
Recomendaciones y situación actual
Hoy en día la RHCV es reconocida como parte integral del cuidado de los pacientes con IC, tal es así que en las guías más recientes del ACC/AHA es una recomendación de Clase 1 con nivel de evidencia A: “debe hacerse”. Sin embargo, la RHCV continúa siendo una herramienta subutilizada. Pareciera observarse menor impacto en mujeres y ancianos, asociados a menores tasas de adherencia. Esto último podría relacionarse con múltiples barreras para la derivación: horarios, traslado, falta de prescripción por parte de la comunidad médica, baja tasa de cobertura de seguro, escaso apoyo o soporte del entorno social, tiempo de trabajo perdido y poca percepción del beneficio obtenido.
Autores: Dr. Benjamín Litre / Dr. Enrique González Naya






